Diabetes Mellitus

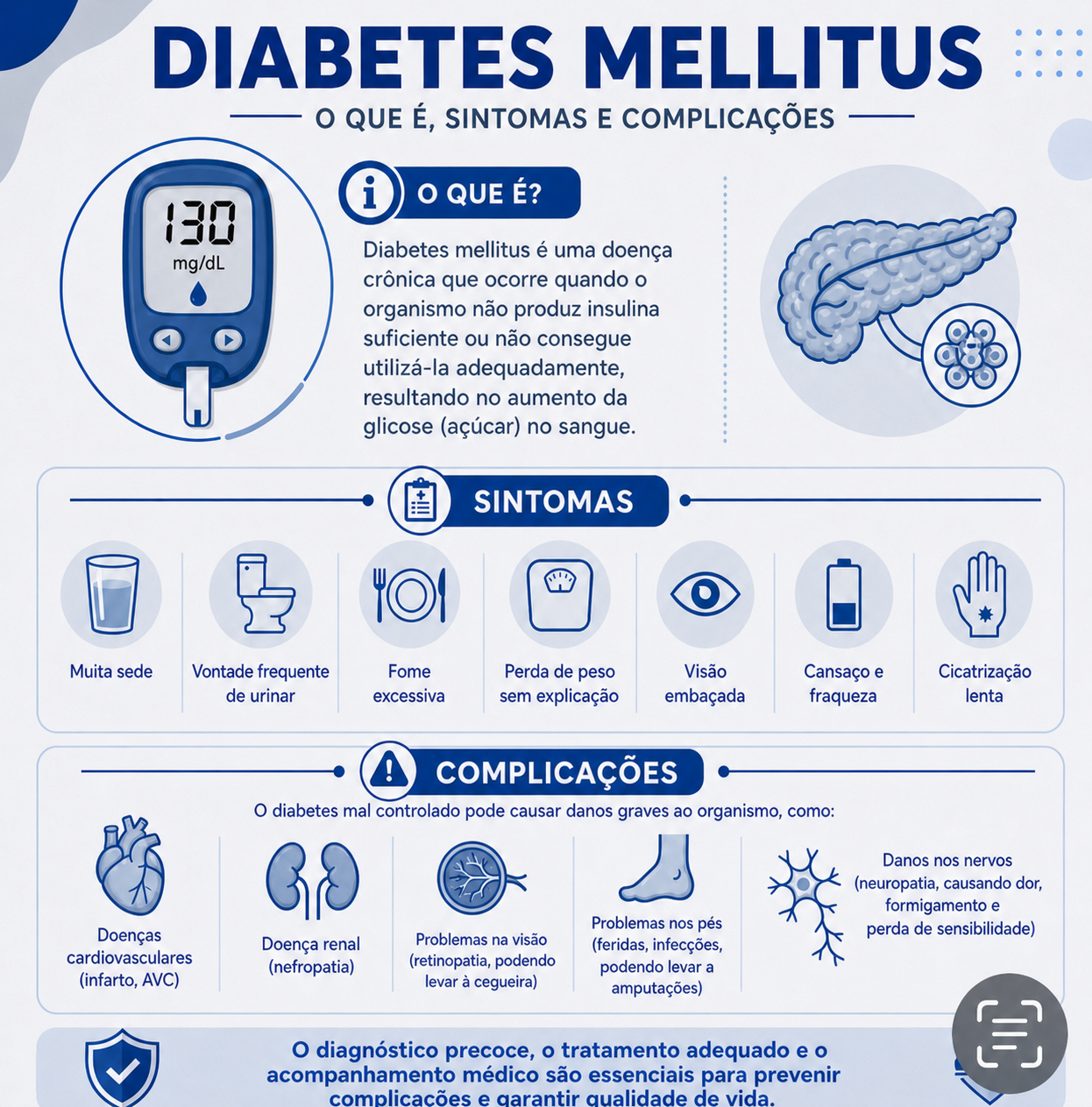
O diabetes mellitus (DM) é uma doença crônica em que a quantidade de glicose, o “açúcar”, no sangue fica elevada. Isso acontece porque o corpo não produz insulina suficiente ou porque não consegue usar bem a insulina que produz. A insulina é o hormônio que ajuda a glicose a entrar nas células para ser usada como energia. Quando esse processo falha, a glicose se acumula no sangue e, com o tempo, pode prejudicar vários órgãos. A Sociedade Brasielira de Diabetes (SBD) define o diabetes como um conjunto de condições caracterizadas pelo aumento da glicose no sangue e pelas complicações vasculares que podem decorrer disso.
Quais são os tipo de diabetes mellitus?
Os tipos mais conhecidos são o diabetes tipo 1, o diabetes tipo 2 e o diabetes gestacional.
O diabetes tipo 1 costuma aparecer mais em crianças e adolescentes, embora possa surgir em qualquer idade. Ele ocorre quando o próprio sistema de defesa do corpo ataca as células do pâncreas que produzem insulina. Por isso, a pessoa com diabetes tipo 1 precisa usar insulina para viver, além de manter alimentação adequada, atividade física e acompanhamento regular.
O diabetes tipo 2 é o tipo mais comum. Ele acontece quando o corpo tem dificuldade para usar a insulina de forma adequada, situação chamada de resistência à insulina, e/ou quando o pâncreas não consegue produzir insulina suficiente. Esse tipo é mais frequente em adultos, pessoas com excesso de peso, obesidade abdominal, sedentarismo, histórico familiar de diabetes, hipertensão ou alterações do colesterol, mas também pode ocorrer em pessoas mais jovens. A SBD destaca que o diabetes tipo 2 representa mais de 90% dos casos entre adultos com diabetes no mundo.
O diabetes gestacional é aquele diagnosticado durante a gravidez. Ele exige acompanhamento cuidadoso, pois pode aumentar o risco de complicações para a mãe e para o bebê. Após a gestação, a glicose pode voltar ao normal, mas a mulher passa a ter maior risco de desenvolver diabetes tipo 2 no futuro.
O diabetes mellitus é uma doença comum?
Sim. O diabetes é uma doença muito comum e vem aumentando no Brasil e no mundo. Segundo o Atlas da Federação Internacional de Diabetes, o Brasil tinha cerca de 16,6 milhões de adultos de 20 a 79 anos com diabetes em 2024, com projeção de chegar a cerca de 24 milhões em 2050. O Brasil está entre os países com maior número de adultos com diabetes no mundo.
Outro ponto preocupante é que muitas pessoas têm diabetes e ainda não sabem. A estimativa para o Brasil em 2024 foi de que aproximadamente 31,9% das pessoas com diabetes não tinham diagnóstico, o que corresponde a mais de 5 milhões de adultos.
Como é feito o diagnóstico do diabetes mellitus?
O diagnóstico é feito por exames de sangue que mostram aumento da glicose. De acordo com a Diretriz da SBD, o diagnóstico deve ser estabelecido pela identificação de hiperglicemia, isto é, glicose elevada no sangue. Os exames mais usados são glicemia de jejum, hemoglobina glicada e, em algumas situações, o teste oral de tolerância à glicose. De forma geral, os principais critérios usados são:
| Exame | Resultado compatível com diabetes |
|---|---|
| Glicemia de jejum | ≥ 126 mg/dL |
| Hemoglobina glicada | ≥ 6,5% |
| Glicemia 2 horas após teste oral de tolerância à glicose | ≥ 200 mg/dL |
| Glicemia ao acaso, com sintomas clássicos | ≥ 200 mg/dL |
Os sintomas clássicos de glicose muito alta incluem muita sede, urinar muitas vezes, perda de peso sem explicação, fome excessiva, cansaço, visão embaçada e infecções de repetição. Em muitos casos, principalmente no diabetes tipo 2, a pessoa pode passar anos sem sintomas importantes, por isso os exames preventivos são fundamentais.
A SBD alerta que o atraso no diagnóstico do diabetes tipo 2 é comum, porque muitos indivíduos permanecem assintomáticos ou com sintomas leves por anos.
Quais são as complicações relacionadas ao diabetes melittus?
Quando não é bem controlado, o diabetes pode causar complicações em vários órgãos. Algumas complicações atingem os pequenos vasos sanguíneos, como os dos olhos, rins e nervos. Outras atingem vasos maiores, aumentando o risco de infarto do miocárdio, acidente vascular cerebral (AVC) e problemas de circulação nas pernas (doença arterial periférica).Entre as principais complicações estão:
- Retinopatia diabética (lesão nos olhos que pode prejudicar a visão) e, em casos avançados, causar cegueira.
- Doença renal do diabetes: lesão nos rins, podendo evoluir para insuficiência renal e necessidade de diálise. A SBD destaca que a doença renal do diabetes pode ser identificada em fases iniciais com exames simples, como a dosagem de creatinina no sangue e a relação albumina-creatinina na urina.
- Neuropatia diabética: lesão dos nervos, que pode causar formigamento, dor, queimação, perda de sensibilidade nos pés e maior risco de feridas.
- Pé diabético: feridas nos pés que podem infeccionar e, em casos graves, levar à amputação.
- Doenças cardiovasculares: o diabetes aumenta o risco de infarto do miocárdico, insuficiência cardíaca, acidente vascular cerebral, e obstruções nas artérias das pernas (doença arterial periférica). A SBD descreve essas complicações macrovasculares como parte importante do impacto do diabetes.
A boa notícia é que o diagnóstico precoce, o tratamento adequado e o acompanhamento regular ajudam muito a reduzir o risco dessas complicações. A SBD reforça que manter a glicose controlada pode evitar ou reduzir complicações vasculares.
Mudanças do estilo de vida que ajudam a controlar o diabetes mellitus
O tratamento do diabetes não depende apenas de remédios. As mudanças no estilo de vida são parte essencial do cuidado e ajudam a controlar a glicose, o peso, a pressão arterial, o colesterol e o risco cardiovascular.
A alimentação deve priorizar comida de verdade: verduras, legumes, frutas em porções adequadas, feijões, grãos integrais, carnes magras, ovos, leite e derivados sem excesso de gordura, castanhas em pequenas quantidades e boas fontes de fibras. A SBD orienta priorizar carboidratos complexos, como grãos integrais, legumes e verduras, pois eles favorecem melhor controle glicêmico.
Também é importante reduzir o consumo de açúcar, refrigerantes, sucos adoçados, doces, biscoitos recheados, ultraprocessados, frituras e alimentos ricos em gordura saturada. Isso não significa “nunca mais comer nada gostoso”, mas sim aprender a organizar a rotina alimentar com equilíbrio e orientação profissional.A prática regular de atividade física é outro pilar do tratamento. Para pessoas com pré-diabetes e diabetes tipo 2, a SBD recomenda, de forma geral, pelo menos 150 minutos por semana de atividade física aeróbica de intensidade moderada, como caminhada rápida, bicicleta ou natação, além de exercícios de fortalecimento muscular quando possível.
Outras medidas muito importantes são: perder peso quando há excesso de peso, dormir bem, evitar o tabagismo, reduzir o consumo de álcool, cuidar da saúde mental, tomar os medicamentos corretamente e comparecer às consultas de rotina. O acompanhamento com equipe de saúde ajuda a ajustar alimentação, atividade física, medicamentos e metas de tratamento de acordo com a idade, o tipo de diabetes, outras doenças e o risco de hipoglicemia.
Em resumo: diabetes tem tratamento, controle e prevenção de complicações. Quanto mais cedo o diagnóstico é feito e quanto melhor for o cuidado diário, maiores são as chances de viver bem, com saúde e qualidade de vida.
Fonte: Sociedade Brasileira de Diabetes.
Autor: Dr. Tufi Dippe Jr. - Cardiologista - CRM PR 13700.